
科技改變生活 · 科技引領未來

科技改變生活 · 科技引領未來
抑郁癥是世界第四大疾病,我國對抑郁癥的醫療防治還處在初級局面,社會對其識別率不足20%,只有不到10%的患者接受了相關的治療;抑郁癥的發病已經開始出現低齡化趨勢。因此對抑郁癥的科普、防范、治療工作亟待重視,抑郁癥防治已被列入全國精神衛生工作
抑郁癥是世界第四大疾病,我國對抑郁癥的醫療防治還處在初級局面,社會對其識別率不足20%,只有不到10%的患者接受了相關的治療;抑郁癥的發病已經開始出現低齡化趨勢。 因此對抑郁癥的科普、防范、治療工作亟待重視,抑郁癥防治已被列入全國精神衛生工作重點范疇。
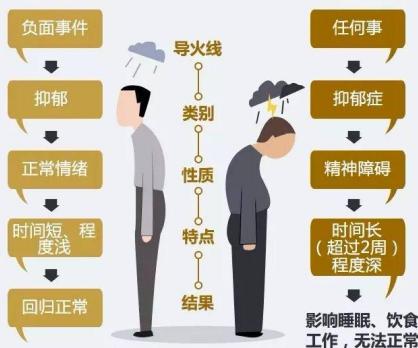
抑郁與抑郁癥
【概述】 由各種原因引起的以抑郁為主要癥狀的一組心理障礙或情感性障礙,它是最常見的一種心理疾病,以連續且長期的心情低落為主要的臨床特征,是以抑郁心境自我體驗為中心的一組臨床癥狀群,是現代人心理疾病最重要的類型。【抑郁癥的流行病學】 世界衛生組織(WHO)2020年1月發布的數據顯示:全球抑郁癥患者人群累計超過2.64億,每年有80萬人因抑郁死亡;2019年北京大學第六醫院黃悅勤教授等在《柳葉刀 · 精神病學》發表研究文章,對中國精神衛生調查(CMHS)的患病率數據進行了報告:在中國,抑郁癥的終身患病率為6.9%,12個月患病率為3.6%。中國女性抑郁癥患者占65%,中國泛抑郁狀態者逾9500萬人,并且近八成的抑郁癥患者甚至都沒有被發現。【臨床表現】臨床可見三部分癥狀:①核心癥狀:情緒長時間地低落消沉、興趣缺乏、樂趣喪失,從一開始的悶悶不樂到最后的悲痛欲絕,自卑、痛苦、悲觀、厭世,感覺活著每一天都是在絕望地折磨自己,消極,逃避,最后甚至更有自殺傾向和行為。②心理及意志活動癥狀:焦慮、自罪自責、精神病性癥狀、患者意志活動呈顯著持久的抑制。主要表現行為緩慢,生活被動、疏懶,不想做事,不愿和周圍人接觸交往,常獨坐一旁,或整日臥床,閉門獨居、疏遠親友、回避社交。嚴重時連吃、喝等生理需要和個人衛生都不顧,蓬頭垢面、不修邊幅,甚至發展為不語、不動、不食,稱為“抑郁性木僵”。③軀體癥狀:主要有睡眠障礙、乏力、食欲減退、體重下降、便秘、身體任何部位的疼痛、性欲減退、陽痿、閉經等。軀體不適的體訴可涉及各臟器,如惡心、嘔吐、心慌、胸悶、氣短、出汗等。睡眠障礙主要表現為早醒,一般比平時早醒2~3小時,醒后不能再入睡,這對抑郁發作具有特征性意義。有的表現為入睡困難,睡眠不深;少數患者表現為睡眠過多。體重減輕與食欲減退不一定成比例,少數患者可出現食欲增強、體重增加。患者患有軀體化癥狀。
抑郁癥每次發作,持續至少2周以上、一年,甚至數年,大多數病例有復發的傾向。
【診斷依據】 核心癥狀同時出現或只出現一項或二項,有抑郁情緒或情緒淡漠或興趣缺失;體重食欲改變、睡眠紊亂、自感內疚、行為呆滯冷漠、身體疲乏、對事執行缺陷甚至有自殺的念頭,以上至少四條或更多。注:常用診斷標準可根據《中國精神障礙分類與診斷標準第三版》、世界衛生組織(WHO)《國際疾病分類第十版》有關抑郁障礙分類及診斷標準以及美國《精神障礙診斷與統計手冊第四版的抑郁診斷標準及嚴重程度叛斷來進行。【緊張與焦慮癥的區別】
【輔助檢查】輔助檢查有影像學(包括CT、核磁MRI、神經系統病變與否證據)、生化檢查以及抑郁癥的相關評估的量化表(包括抑郁癥自評表,簡稱SDS、漢密爾頓抑郁量表,簡稱HAMD)。
【治療方法】
一、藥物療法(中醫藥辨證治療不在此范圍)
抗抑郁藥能有效解除抑郁心境及伴隨的焦慮、緊張和軀體癥狀,有效率約為60%~80%。1、抗抑郁藥給藥原則:①診斷要確切,并進行血常規、肝功能、心電圖、血壓等檢測;②盡可能采用最小有效劑量開始,以通常量下限的半量開始給藥,效果不佳時逐步遞增劑量或換藥(注:若換藥應用同類另一種藥物或作用機制不同的另一類藥。應注意氟西汀需停藥5周才能換用MAOIs,其他SSRIs需2周。MAOIs停用2周后才能換用SSRIs),以提高服藥依從性。③治療前向患者及家人闡明藥物性質、作用和可能發生的不良反應及對策,爭取他們的主動配合,能遵囑按時按量服藥。④治療期間密切觀察病情變化和不良反應并及時處理。2、抗抑郁藥物的分類:①選擇性五羥色胺(5-HT)再攝取抑制劑:簡稱SSRIs;為第二代抗抑郁藥,代表藥物有:包括氟西汀(fluoxetine,商品名:百憂解)、帕羅西汀(Paroxetine,商品名:賽樂特)、氟伏沙明(fluvoxamine,商品名:蘭釋)、舍曲林(sertraline,商品名:左洛復)、西酞普蘭(citalopram,商品名:喜普妙)、艾司西酞普蘭(escitalopram,商品名:來士普)。②五羥色胺(5-HT)和去腎上腺素(NE)再攝取抑制劑:簡稱SNRIs;它的最大的特點就是能夠改善抑郁癥伴有的軀體疼痛癥狀,并且在性功能方面的副作用遠小于其他一線用藥。其代表藥物有:文拉法辛(Venlafaxine,商品名:怡諾思)和度洛西汀( Duloxetine ,商品名:欣百達、奧思平)。③去腎上腺素(NE)和多巴胺(DA)再攝取抑制劑:簡稱NDRIs;代表藥物有:安非他酮(商品名:悅亭)和丁胺苯丙酮(商品名:布普品)。④ 選擇性去腎上腺素(NE)再攝取抑制劑:簡稱NRIs;它通過對NE的再攝取的選擇性阻斷,提高腦內NE的活性,從而具有抗抑郁作用。代表藥物有:甲磺酸瑞波西汀(商品名稱:佐樂辛);⑤a2拮抗劑作為五羥色胺(5-HT)和去腎上腺素(NE)脫抑制劑:簡稱SNDIs;主要是阻斷突觸前膜的a2受體,使去腎上腺素和五羥色胺神經元脫抑制,增強去腎上腺素和五羥色胺的傳遞,從而加速五羥色胺釋放。代表藥物有:米氮平(商品名稱:瑞美隆)
⑥五羥色胺(5-HT)拮抗劑/再攝取抑制劑: 簡稱SARIs;代表藥物有:曲唑酮和奈法唑酮。
⑦傳統抗抑郁藥:單胺氧化酶抑制劑(簡稱MAOIs);是最早發現的抗抑郁劑,它們主要是抑制單胺氧化酶,臨床分為二類:一類為肼類,代表藥物有:苯乙肼(phenelzine nareil)、異卡波肼、尼拉米等;另一類為非肼類。代表藥物有:超環苯丙胺(tranylcypromine)為代表藥物。
⑧傳統抗抑郁藥:三環類(簡稱TCAs);非選擇性地抑制NE再攝取,并不同程度地抑制5-HT再攝取。由于副作用及潛在過量死亡風險,已不作為臨床首選,目前主要用于用于難治性抑郁患者。代表藥物有:丙咪嗪、阿米替林、地昔帕明、多塞平、去甲替林、氯米帕明等。
總之根據國外抑郁障礙藥物治療規則,一般推薦SSRIs、SNRIs、NaSSAs作為一線藥物選用。我國目前臨床用藥五環類抗抑郁藥,如阿米替林、氯米帕明、麥普替林等在不少地區作為治療抑郁癥首選藥物。二、心理療法 對有明顯心理社會因素影響的抑郁癥患者,在藥物治療之前或治療過程中,可通過心理治療進行調整,心理治療對于輕度抑郁癥患者可單獨使用,尤其適用于不愿意或者不能采用藥物治療或電抽搐治療的患者。常見的治療方法有:認知行為治療(CBT),人際心理治療(IPT),辯證行為療法(DBT),正念療法,精神動力學治療,人本主義治療,其他治療:運動、閱讀、藝術治療(包括繪畫、戲劇、音樂等)三、物理療法: 抑郁障礙的治療主要依賴于藥物治療和心理治療,但大約20%的患者在長期追訪中顯示療效不佳。物理治療因其自身的特點,在臨床應用中越來越受到歡迎。1、電休克療法(簡稱ECT療法):也稱電抽搐療法,可用于單相抑郁癥治療。方法就是把電極貼在患者頭皮上進行放電,用電流誘發患者痙攣發作,使患者暫時意識喪失,全身抽搐,從而達到治療目的。ECT采用右單側的電極安放和短暫脈沖刺激,每周進行3次,最多持續6周。ECT組有充足的發作持續時間和治療次數。結果顯示,ECT療效顯著優于藥物治療。2、無抽搐電休克療法(簡稱MECT):又稱改良電痙攣療法或無痙攣電痙攣療法。是在通電治療前,先注射適量的肌肉松弛劑,然后利用一定量的電流刺激大腦,引起患者意識喪失,從而達到無抽搐發作而治療抑郁證的一種方法。療程一般為6~12次。急性患者可每日一次后改隔日一次。3、經顱磁刺激療法(TMS): 是一種無痛、無創的綠色治療方法,磁信號可以無衰減地透過顱骨而刺激到大腦神經,實際應用中并不局限于頭腦的刺激,外周神經肌肉同樣可以刺激,因此現在都叫它為“磁刺激”。患者沒有疼痛,也不需要像通電療法一樣進行麻醉,治療后也不用擔心記憶力衰退。TMS可以治療精神分裂癥(陰性癥狀)、抑郁癥、強迫癥、躁狂癥、創傷后應激障礙(PTSD)等精神疾病,其中對抑郁癥的治療在美國已經通過FDA的認證,治愈率為20%,治療有效率可以高達100%。四、其它治療:抑郁癥其它治療還有:光療法和剝奪睡眠療法等特殊療法。
五、中醫藥治療抑郁癥
祖國傳統醫學認為是由于情志不舒,氣機郁滯所引起的,臨床以心情抑郁、情緒不寧、胸脅脹痛、易怒善哭、甚至咽中有異物感、失眠等各種復雜癥狀為主的一系列病證總稱為郁證。【歷代關于郁證的記載】①《素問·六元正紀大論篇》:“大郁達之,火郁發之、土郁奪之,金郁泄之,水郁折之。”②《元王安道·醫經朔回集·五郁論》:“風病之起也,多由乎于郁,郁者,滯而不通之義。”③《丹溪心法·六郁》:“氣血沖和,百病不生,一有怫郁,諸病生焉,故人身諸病,多生于郁。·····戴云:郁者結聚不得婦越也,當升者不升,當降者不得降,當變化者不得變化也,此為傳化失常,六郁之病見矣。”④《景岳全書·郁證》:“凡五氣之郁,則諸病皆有,此因病而郁也。至若情志之郁,則總由乎心,此因郁而病也。”⑤《證治匯補·郁證》:“郁病雖多,皆因氣不周流,法當順氣為先。”⑥《醫方論·越鞠丸》:“凡郁病先先氣病,氣得流通,郁于何有?。”【郁證現代醫學相關病名】抑郁癥、神經衰弱、癔病、焦慮癥、更年期綜合癥等。【病因病機】 郁證的發生多由于情志所傷,肝氣郁結,造成五臟氣機不暢,病位主要在肝,但多累及心脾腎等臟腑而造成氣血失調。初起多為實,但久病則轉虛或虛實夾雜。
【診斷】 多數患者都有憂慮、焦慮、悲衰、恐懼、憤懣等病史,主要以心情抑郁、情緒不寧、胸脅脹痛、易怒善哭、甚至咽中有異物感為表現即可確診。【鑒別診斷】郁證要與虛火上憂引起的喉痹、梅核氣、焦慮證等病區別。見下表:
病證 | 臨床癥狀不同 | 病因病機 | 發病人群 |
抑郁證 | 心情抑郁、情緒不寧、胸脅脹痛、易怒善哭 | 氣機郁結 | 不同年齡都有 |
虛火喉痹 | 咽部有異感外,還有咽干、咽癢、灼熱甚至潰瘍。 | 虛火或實火上炎引起,長期煙酒或辛辣或熱性食物 | 男性較多 |
梅核氣 | 咽部有異物吞不下吐不出,但無咽痛 | 情志郁滯,異性與情志波動有關, | 女性多見 |
焦慮證 | 情緒反應過強,不能自控,待續時間長。社交恐懼 | 長期生活壓力,驚慌恐障礙 | 女性:男性=2:1 |
臟躁癥 | 精神憂郁,煩躁不寧,悲憂善哭,喜怒無常 | 多屬內傷虛癥,以精血不能營養五臟,陰陽失去平衡,虛火妄動,上擾心神 | 多發于女性 |
癔病(分離性障礙) | 以精神失常為主要特征,且病程長 | 由精神因素作用于易感個體引起的精神障礙 | 青壯年多見,男女無差異 |
緊張心情 | 通常是生活事件,事后平復正常,且思想敏捷,判斷準確 | 生活事件引起,如怕誤車等 | 多見成年人 |
緊張心情 | 通常是生活事件,事后平復正常,且思想敏捷,判斷準確 | 生活事件引起,如怕誤車等 | 多見成年人 |
【辨證論治】一、實證①肝氣郁結【癥狀】郁證主證+善太息、胸脅脹痛、痛無定處、脘悶暖氣、納呆或嘔吐、女子月事不行,苔薄膩、脈弦。【治法】疏肝理氣解郁【方藥】柴胡疏肝散(柴胡、枳殼、香附、川芎、陳皮、芍藥、甘草)加減。郁重加郁金、青皮;郁重可加服越鞠丸;有血瘀加當歸、桃仁、丹參、紅花之類;兼食積腹脹加神曲、山楂、內金等;②氣郁化火【癥狀】郁證主證+性情急躁易怒、口干而苦、大便秘結或頭痛、目赤、耳鳴;舌紅苔黃、脈弦。【治法】清肝瀉火,解郁和胃【方藥】丹梔消遙散合左金丸(酒柴胡、白術、焦梔子、當歸、薄荷、白芍藥、茯苓、蜜甘草、黃連、吳茱萸)加減。火氣大便秘可加大黃;肝火旺可加龍膽草;③氣滯痰郁【癥狀】郁證主證+咽中不適、如有異物、咯不出吞不下、兼胸悶脅痛;舌苔白膩、脈弦滑。【治法】化痰利氣解郁【方藥】半夏厚樸湯(半夏、厚樸、茯苓、紫蘇葉、生姜)加減。氣滯者可加枳殼、香附、佛手;痰多可加陳皮、膽星;痰熱加用溫膽湯加栝樓、浙貝;酌情加玫瑰花、郁金等;
二、虛證①憂郁傷神【癥狀】郁證主證+精神恍惚、心神不寧、善哭,舌質淡苔薄白、脈弦細。【治法】養心安神【方藥】甘麥大棗湯(甘草、小麥、大棗)加減。心神不安、睡眠差加合歡皮或合歡花、柏子仁、茯神、遠志、靈芝等;②心脾兩虛【癥狀】郁證主證+多思善慮、食欲不振、心悸膽怯、面色無華、頭暈目弦神疲健忘;舌質淡、脈細弱。【治法】健脾養心、益氣補血【方藥】歸脾湯(人參、白術、當歸、甘草、白茯苓、黃芪、蜜棗仁、木香、龍眼肉、姜棗)加減。臨床可酌情加郁金、合歡皮等;③陰虛火旺【癥狀】郁證主證+陰虛火旺證的癥狀+眩暈、心悸、少睡、;舌質紅、脈弦細而數。【治法】滋陰清熱、鎮心安神【方藥】滋水清肝飲(熟地黃、山藥、山茱萸、丹皮、茯苓、澤瀉[注:以上為六味地黃丸]、白芍、梔子、酸棗仁、當歸、柴胡)加減。可酌情加珍珠母、磁石等;腰酸遺精無力者可加知母、杜仲、牡蠣等;月經不調者加香附、益母草;

陳夕遠
<ul id="keeug"></ul> <strike id="keeug"></strike>
