
科技改變生活 · 科技引領未來

科技改變生活 · 科技引領未來
我們可以看到近幾年有很多關于尿毒癥的報道,特別是很多年輕人因為飲食不注意導致腎功能衰竭最終演變為尿毒癥,有些人甚至因為尿毒癥丟了自己的生命,還有些人只能通過透析來維持。尿毒癥是怎么回事呢?尿毒癥:是指急性或慢性腎衰竭發展到嚴重階段時,由于代
我們可以看到近幾年有很多關于尿毒癥的報道,特別是很多年輕人因為飲食不注意導致腎功能衰竭最終演變為尿毒癥,有些人甚至因為尿毒癥丟了自己的生命,還有些人只能通過透析來維持。
尿毒癥是怎么回事呢?
尿毒癥:是指急性或慢性腎衰竭發展到嚴重階段時,由于代謝物蓄積和水、電解質和酸堿平衡紊亂以致內分泌功能失調而引起機體出現的一系列自體中毒癥狀稱之為尿毒癥。尿毒癥是腎臟組織幾乎全部纖維化,導致腎臟功能喪失的結果。腎臟纖維化是在腎臟損傷早期啟動的,所以凡是腎臟疾病都要引起高度重視,及時規范治療,防止尿毒癥危重癥的發生。腎臟纖維化是一種病理生理改變,是腎臟的功能由健康到損傷,再到損壞,直至功能喪失的漸進過程。
尿毒癥隱蔽性極高,前期癥狀容易被人忽視,故而有“隱形殺手”的稱號。現如今,尿毒癥病發率極高,又有著“第二癌癥”之稱。在我國,尿毒癥的發病率每年每百萬人口中新發生的尿毒癥病員約近百名,其中大多數為青壯年,嚴重影響了人們的健康和生命安全。日常生活中,有不少腎病患者腎功能減退已進入尿毒癥期而不自知,從而未能得到合理的及時的治療。有些人,自覺身體“一向健康”,一旦發病,醫生告訴他已是尿毒癥時,自己愕然,不敢相信,不肯接受這一客觀事實。
什么是急性、慢性腎衰竭呢?
1、急性腎衰竭 急性腎衰竭的病情進展快速,通常是因腎臟血流供應不足( 如外傷或燒傷)、腎臟因某種因素阻塞造成功能受損或是受到毒物的傷害,引起急性腎衰竭的產生。
2、慢性腎衰竭 慢性腎功能衰竭是指各種腎臟疾病引起的緩慢進行性腎功能損害最后導致尿毒癥和腎功能完全喪失,引起一系列臨床癥狀和生化內分泌等代謝紊亂組成的臨床綜合征,從原發病起病到腎功能不全的開始,間隔時間可為數年到十余年。
尿毒癥引起的原因有哪些呢?
1、腎性:大多數是因腎臟本身疾病由于治療的不及時進展而來,其中主要以慢性腎炎還有慢性腎盂腎炎以及腎小動脈硬化癥引起的比較常見。
2、腎后性:只要是因尿路結石、腫瘤、前列腺肥大、尿道狹窄等導致梗阻等導致梗阻、使尿路流通不暢、排尿困難造成腎功能不全而引起,這是外科腎臟較常見的尿毒癥原因。
3、腎前性:常見腎臟以及尿路以外的原因所引起的。
中國科學院腎病檢測研究所認為患尿毒癥的主要原因是腎病,隨著腎病患者腎功能的衰竭,患者的體力也會隨著衰退,所有腎病最終都會演變成尿毒癥,尿毒癥的治療大家也許會想到用透析的方法治療,但是這種方法有很大的副作用,一般女性在做過透析后就沒有生育能力了。在尿毒癥病期,除水、電解質、酸堿平衡紊亂、出血傾向、高血壓等進一步加重外,還可出現各器官系統功能障礙以及物質代謝障礙所引起的臨床表現。
透析治療是怎么回事?可以治好尿毒癥嗎?
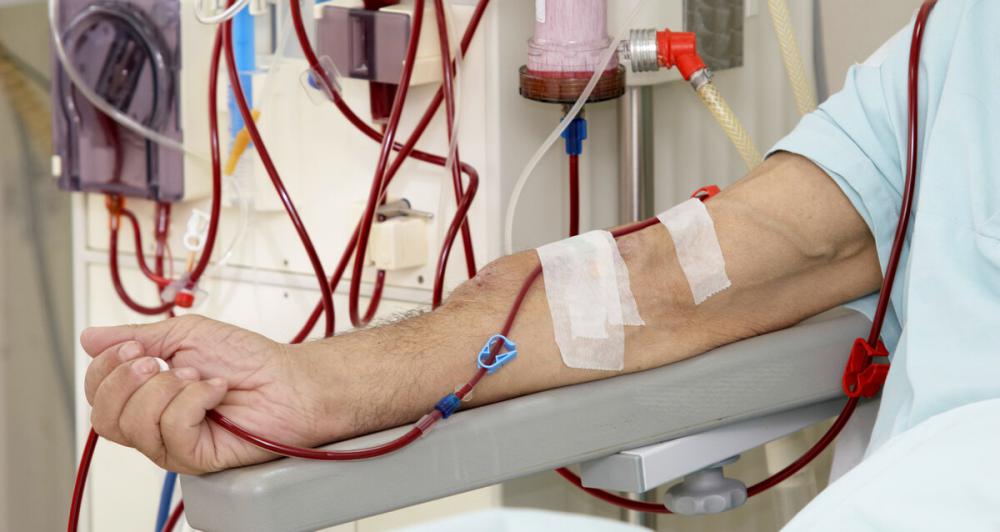
透析是一種能快速消除體內毒素的最直接辦法,在體內產生大量毒素危及生命時,可立即清除毒素,使身體內環境達到基本平衡,使生命能夠得到維持,也就給下一步治療帶來時機。透析是通過小分子經過半透膜擴散到水(或緩沖液)的原理,將小分子與生物大分子分開的一種分離純化技術。透析療法是使體液內的成分(溶質或水分)通過半透膜排出體外的治療方法。
臨床診療中針對尿毒癥患者的臨床治療以血液透析、血流灌溉、腎移植等為主,其中血液透析是最為常用的治療手段,屬于人工腎臟替換功能療法,利用半透膜幫助患者代謝機體內的毒性物質及代謝產物,調節水、酸堿及電解質的平衡,臨床診療中應用效果較為滿意。
尿毒癥是終末期慢性腎臟病變,患者腎功能大幅度減退甚至喪失,因而患者正常代謝功能受到嚴重影響,而出現機體內部毒素物質積聚、電解質及酸堿紊亂,而累及不同臟器及組織,患者多表現為全身乏力、食欲減退、夜尿多等癥狀,合并貧血、感染、惡病質的風險較高。尿毒癥患者的死亡率較高,而繼發急性心衰、嚴重電解質紊亂、消化系統出血等是本病患者死亡的主要原因。血液透析是目前治療尿毒癥的主要方式,通過血透儀幫助患者進行物質交換,達到清除機體內部多余水分、鈉離子、鉀離子、毒素、代謝廢棄物等目的,維持機體內環境的穩定。
開展血液透析治療的前提是透析器,根據患者具體病變情況進行透析器參數的設定,調節超濾系數、厚度、血流量、超濾量等指標,同時選擇適宜的靜脈透析通路開展血液透析, 透析過程中給予肝素抗凝,單次透析時間根據患者個體化差異進行控制,一般在4~5h左右,每周開展2~3次左右的血液透析治療。目前臨床診療中常用的血液透析方式有低通量、高通量血液透析。
血液透析治療對尿毒癥患者的影響有哪些?
尿毒癥患者多合并不同程度的炎性反應及內皮細胞的損傷,出現活性氧自由基防御、清除系統的損害,而損害程度與尿毒癥病情嚴重程度相關,在開展血液透析治療的過程中,會導致線粒體中的谷胱甘肽過氧化物酶,肝腎細胞及紅細胞內的過氧化氫酶水平的降低,從而影響體積的抗氧化水平,而血液透析治療是長期持續性的,因而會伴隨治療時間的延長出現較為不同程度的微量營養元素的流失,激化患者機體內部的氧化應激損傷程度。同時長期接受血液透析治療者,因較長時間與非生理性的透析物質接觸,會對機體免疫功能產生持續性的刺激,從而造成不同程度的免疫損傷。與此同時,長期接受血液透析治療者還會出現貧血程度加重情況,因而在臨床診療中須注意調控控制開展血液透析治療的時間、強度及頻率,同時在透析治療期間做好各項指標的監測,并對血液透析治療方案進行及時調整及優化,從而降低血液透析對尿毒癥患者的負面影響。
新病人透析前后及其過程注意事項
1、透析前 透析前放松心情,清除恐懼,積極面對疾病,進入透析時必須更換透析室專用拖鞋,室內必須先稱體重,測血壓,呼吸脈搏,以便醫生根據生命體征情況實施治療方案。透析室不允許家屬或陪入人員進入,除危重病人及不能自理的患者酌情可留一個家屬,且同樣更換拖鞋或鞋套。
2、透析中 誘導期透析剛開始透析時采用多次短時透析,逐漸過度,第一次不超過2小時,第二次3小時,以后逐漸增加到4小時,經過1-2周誘導,可進入每周3次,每次4小時為宜的規律透析(即維持性透析)。對初次透析的病人應緩慢加大血流量,影響血流量的因素如患者精神因素,患者過度緊張導致血管痙攣,血管條件,逐漸適應, 減少綜合反應。每隔30-60分 鐘測量一次血壓,以密切觀察病情變化,如有惡心、嘔吐頭暈或頭痛,抽筋,胸悶、胸痛冒冷汗,皮膚癢,腹痛,背痛。及時告訴醫務人員,以盡快給予處理。
3、透析結束后須測血壓,如血壓正常囑病人躺數分鐘、坐數分鐘后緩慢起床,防止發生體位性低血壓。稱體重,透析后稱體重時穿的衣服必須和透析前一致,約定下次透析的時間。掌握松繃帶時間,如在路途中有滲血情況,應立即按壓穿刺點,以不出血且可以摸到血管震顫為宜。透析后當天不能洗澡,24小時后方可撕去創可貼,也可以在內瘺周圍涂抹一些軟化血管和疤痕的藥,有滲血的第二天可以用洋芋片或黃瓜片敷。
透析病人還需要注意控制飲水量、體重和食鹽
進行維持性血透的慢性腎功能衰竭患者,往往少尿甚至無尿,因此,對水分的攝入必須加以限制,否則會導致浮腫、高血壓及心力衰竭等并發癥。維持性血透患者每天進水量以多少為好,應根據患者的具體情況而定。原則上是量出為入,保持平衡。出量包括尿量、吐瀉量、不顯性失水量(400-600ml/24h)及透析脫水量。入量包括每日飲水量、食物中的含水量及體內新陳代謝產生的內生水量的總和。判斷體內水液平衡最簡單的方法是測量體重,透析患者應每日稱體重,要求透析期間體重增加保持在1一1.5kg以內,短時間內體重的改變都是體內水液變化的結果。
一般來說,每周透析一次的患者,每天飲水量為I00ml加上24小時的尿量之和,無尿患者每日飲水量不超過l00m;每周透析2次的患者,每天飲水量為300ml加上24h尿量之和,無尿患者飲水量不超過300ml;每周透析3次者,每天飲水量為500ml加上尿量,無尿患者每日飲水量不超過500ml。透析患者不能依靠增加超濾來改善日常的進水量,因為在血透中大量快速的超濾水分會引起血壓下降、痙攣、頭痛等各種癥狀,且慢性水負荷過重可增加心血管負荷,后果是不良的。
透析患者在進入透析室后,進行透析治療之前,在自身條件允許的情況下必須稱體重,強化干體重知識,患者每次透析前后精準稱量增減衣物重量,實際是多少就是多少,最好事先在家中稱好。且及時報告醫務人員以便準確計算超濾。透析患者在家中應經常測量體重,并自我控制水分的攝入。兩次透析之間體重最好不超過干體重的3%-5%每天不超過1kg。
至于食鹽的管理,平時應避免各種高鹽食品,如咸魚、咸蛋、咸肉、咸菜、醬類及各種腌制品,在尿少、浮腫、血壓增高時,應控制鹽的攝入量,代用鹽也不可以濫用。每周透析3次的患者,每日鹽的攝入量為4g左右,每周透析2次的患者每日鹽的攝入量為3g左右。
結語:尿毒癥是腎臟病變的晚期階段,腎臟對機體代謝廢棄物、毒素、多余水分等的清除功能基本喪失,致使代謝廢物、毒素等在機體內部的積聚,而累及其他臟器、系統的正常功能,這也是尿毒癥患者臨床病死率高的主要原因。對于尿毒癥目前尚無有效控制及逆轉的手段,血液透析治療是一種目前診療中常用的代償性的治療手段,通過透析器幫助患者進行代謝廢棄物、毒素、多余水分等的清除,代償腎臟功能,延長患者的生存期,應用廣泛且效果較為滿意,但開展血液透析治療過程中須完善對患者各項指標的監測,及時進行治療方案的調整,以提升血液透析治療的效果與安全性。
我是醫療工作者張,分享健康知識,如果文章對你有益,請點個贊,謝謝!

劉龍東
