
科技改變生活 · 科技引領未來
<fieldset id="q400u"></fieldset>

科技改變生活 · 科技引領未來
近年來,膽囊息肉成為體檢報告異常項目中的“常客”,有些人覺得無所謂,對生活幾乎沒有影響,有些人卻覺得會癌變,得小心提防著,究竟危不危險?那么,什么是膽囊息肉呢?
正常的膽囊是一個小袋子樣的器官,囊壁很薄,也就1到2毫米,也很平整光滑。如果因為某種原因,膽囊壁上向膽囊腔內長出一個小的突起,就好像平地上隆起一個小土丘,超聲科醫生就稱之為“膽囊息肉樣病變”或“膽囊息肉”。也有的書上說是“膽囊隆起性病變”。在超聲的廣泛應用之前,這一病變大多是在膽囊切除的標本上發現的。據國內健康查體統計表明,正常人群中膽囊息肉的檢出率有5%。
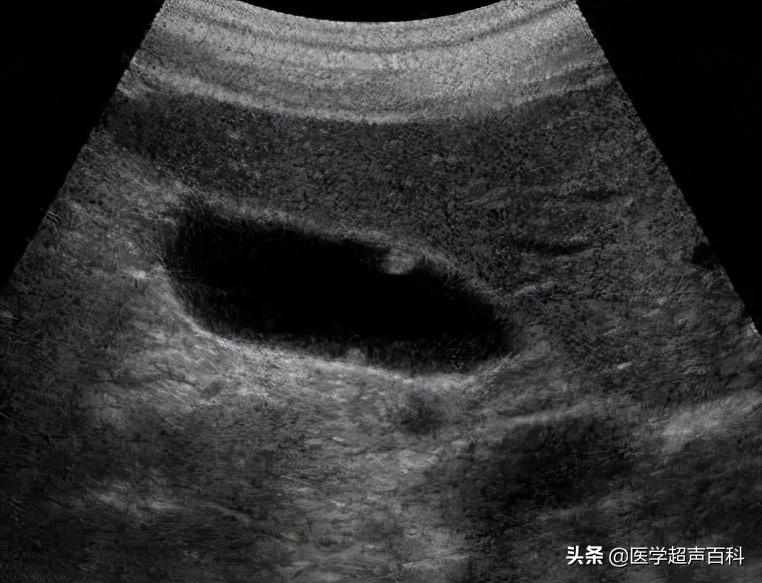
膽囊息肉的癥狀
1、隱痛:一些膽囊息肉的患者不會出現像膽結石發病時類似膽絞痛的癥狀,反而膽囊息肉的癥狀表現比較不典型,多表現為右上腹輕度不適。多數患者不了解該癥狀,就為膽囊癌的發生筑造了溫床。
2、無癥狀:百分之八十五以上的患者都是在例行體檢中發現。需要提起大家注意的是,無癥狀膽囊息肉的治療是不容忽視的,因為多數膽囊息肉在癌變中乃至癌變后都無明顯癥狀,在不知不覺中癌變是膽囊息肉的一大特點。
3、膽絞痛:膽囊息肉并發膽結石時會使膽囊癌的發生機率提高,當膽囊息肉并發膽結石時會表現為上腹持續性痛,陣發性加重,放射到肩背或胸部,伴惡心嘔吐,如果同時并發膽道感染,可隨之發生寒戰、發熱、黃疸。
臨床上將膽囊息肉分為腫瘤性息肉和非腫瘤性息肉兩種。
非腫瘤性息肉:通常不會癌變。
臨床上,非腫瘤性息肉居多,主要包括膽固醇性息肉、炎性息肉、腺肌癥等。
①膽固醇性息肉
也叫假性息肉,是膽囊息肉中最常見的類型,與膽固醇代謝紊亂有關。
膽汁中的膽固醇過飽和析出,結晶沉積在膽囊粘膜上,被吞噬細胞吞噬后,就會形成泡沫細胞堆積,變為息肉。其常多發,且直徑一般在1cm以內。
由于膽固醇性息肉本質上不屬于新生物,所以一般不會癌變。迄今為止,也未發現膽固醇性息肉癌變的報道。
②炎性息肉
它是膽囊慢性炎癥刺激增生形成的肉芽腫,患者往往同時伴有膽囊炎或膽結石。
炎癥性息肉的主要成分是慢性炎癥細胞和纖維細胞,直徑多小于5mm,一般也不會癌變。
③膽囊腺肌癥
也叫“肌腺癥”,是黏膜上皮及平滑肌的慢性增生造成的,主要表現為膽囊壁肥厚性改變,常并發膽石癥。是否惡變目前仍存在爭議,但可以認為癌變率較低。
腫瘤性息肉:癌變風險較高
腫瘤性息肉,以腺瘤性息肉最為常見。
它的發生與膽囊黏膜上皮慢性炎癥導致上皮細胞異型增生有關,好發于中老年女性,常單發于膽囊體、底部,短時間內生長較快。
腺瘤性息肉有惡變傾向。目前,國內外都公認膽囊腺瘤性息肉是膽囊癌的癌前病變,惡變率約10%。但如果腺瘤樣息肉直徑超過1cm,癌變率可高達30%!
手術條件
大部分膽囊息肉不會癌變或癌變風險低,一般不用過分擔心。但如果膽囊息肉滿足以下情況,則癌變的風險較高,通常建議切除。
1.息肉直徑≥10mm,建議直接切除。因為息肉越大,癌變風險越高。
2.息肉6mm≤直徑<10mm,但有以下危險因素,建議切除:
①合并膽囊結石、膽囊炎;
②單發、無蒂息肉(包括膽囊壁增厚>4mm),且迅速增大(在6個月、1年、2年~5年隨訪期增大2mm以上);
③年齡超過50歲;
④息肉位于膽囊頸部;
⑤息肉的基底較寬;
此外,如果膽囊病變引起不適,或超聲檢查提示膽囊息肉血供豐富,懷疑癌變,也建議切除。
膽囊切除了會有什么影響?
很多人對膽囊的功能有一定的誤解,認為膽囊是產生膽汁的地方,其實不然,肝臟才是真正生產膽汁的地方,而膽囊不過發揮著購物袋一樣的儲存功能。一般來說,膽囊切除之后會出現短期的消化道癥狀,主要表現為進食油脂食物后出現腹脹、腹瀉等消化不良的癥狀(時間從幾個月到1、2年不等,因人而異),但是隨著機體的自我調節和適應,膽管會代償性增粗,部分代替膽囊的功能,膽總管下括約肌也會出現節律性開關,以適應食物的消化,從而慢慢恢復以往的狀態。
雖然有研究表明膽囊切除后有可能出現膽汁反流性胃炎或增加發生大腸癌的風險等,但是其幾率較低,完全沒有必要因噎廢食,過分擔憂。以上手術適應癥的確定,也已經是參考了這些術后風險,權衡利弊的結果。

劉悅明
<ul id="mymm6"></ul> 